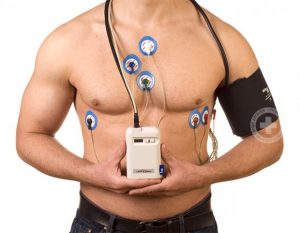
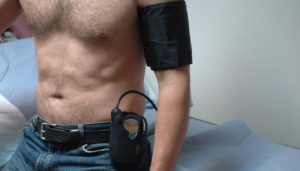
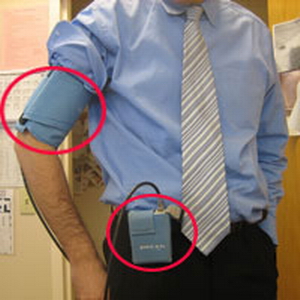
Holter EKG/a i Holter pritiska
Šta je Ultrazvučna dijagnostika?
Ultrazvučna dijagnostika: M-mod, 2-D i Color Dopplerom.
Ultrazvučni aparati se koriste za snimanje unutrašnjih organa.
Iz sonde aparata se usmeravaju talasi ka organu koga želimo pregledati. Pošto zraci nailaze na prepreku-organ, na ekranu se prikazuje slika posmatranog dela tela.
Ovom metodom se može snimati: Štitna žlezda, dojka, srce, krvni sudovi glave, vrata i ekstremiteta, jetra, slezina, žučni putevi, pankreas, mokraćna bešika, bubrezi, bubrežni izvodni kanali, genitalni organi kod žena, prostata kod muškaraca, kukovi, ligamenti, tetive, mišići. Može se pratiti trudnoća, rast i razvoj bebe, otkriti tumorske promene, krvarenje ili slobodna tečnost u stomaku.
Color Dopplerom se može pratiti protok kroz krvne sudove glave, vrata, ekstremiteta, te protoci kroz srčana ušća. Ultra zvukom možemo proceniti oblik, veličinu i funkciju srca.
Šta je 24-satni Holter-EKG?
U različitim situacijama (mirovanje,napor,stres..) i zavisnosti od doba dana, budnosti, spavanja električna aktivnost srca se menja. Kad dođete da snimite EKG srca u ambulanti tada dobijate električnu aktivnost srca samo za taj period dok se EKG snima. Sve one promene u aktivnosti srca koje nisu stalne, koje se javljaju povremeno ili samo u nekim određenim situacijama najverovatnije se neće registrovati tokom jednog pregleda lekara.
Upravo zato da bi saznali da li ima promena u električnoj aktivnosti srčanog mišića u realnim životnim okolnostima 24-satni Holter-EKG je veoma važna dijagnostička metoda.
Njen značaj je neprocenljiv ne samo u dijagnostici nego i u praćenju uspješnosti prepisane terapije.
Na grudni koš se prilepi 7 elektroda koje su povezane malim aparatom koji se nosi u torbici prebačenoj preko ramena. Aparat kontinuirano tokom 24-sata registruje električnu aktivnost srca. Osoba kojoj je stavljen aparat treba da radi sve uobičajne aktivnosti tokom dana i da vodi dnevnik svojih aktivnosti, precizno, vremenski definisan. Da bi dobili tačnu dijagnozu Vaše bolesti, moramo znati šta ste radili tokom snimanja i kako ste se tom prilikom osećali. Upisivat ćete Vaše aktivnosti tokom dana, šta ste osećali tokom rada ukoliko ste imali neke tegobe, precizirajući i vreme.
Skida se nakon 24-sata i kompjuterski obrađuju podaci uz nadzor kardiologa-ritmologa.
Izveštaj se dokumentuje-objektivizira EKG-snimcima i predlaže terapija.
Šta je 24-satni Holter krvnog pritiska?
Tokom perioda od 24-sata na nadlakticu se stavi manžetna koja je povezana sa malim aparatom koji se nosi u torbici pričvršćenoj oko pojasa. Tokom dana na svakih 15 minuta i tokom noći na svakih pola sata vremena manžetna se naduvava i meri se arterijski pritisak koji ulazi u memoriju aparata. Pacijent treba da obavlja sve uobičajne dnevne aktivnosti i da vodi precizno dnevnik o njima. Nakon isteka 24-sata aparat se skida i čitaju se rezultati dnevnih varijacija krvnog pritiska. Određuje se na osnovu toga terapija, količina, vrsta leka i raspored ordiniranja.
Nošenje 24-satnog Holter krvnog pritiska je važno da bi smo utvrdili da li postoji povišen krvni pritisak –hipertenzija. Ukoliko se utvrdi postojanje povišenog krvnog pritiska daje se adekvatan lek i dalje se Holterom može pratiti uspešnost dozirane terapije.
U toku dnevnih aktivnosti napora, stresa, mirovanja a i od zavisnosti doba dana (budnost ili spavanje) menjaju se vrednosti krvnog pritiska. Tokom jedne posete lekaru dobijamo samo trenutne vrednosti arterijskog pritiska u momentu merenja. Često su te vrednosti zbog uzbuđenja pri poseti lekaru povišene ili su zbog ne izloženošću naporu, kod nekih pacijenata niske. Znači, jedno merenje krvnog pritiska nam ne daje kompletne podatke o stvarnim vrednostima našeg arterijskog pritiska. Može se zato napraviti greška u prepisivanju leka, a time greška u pravilnom tretiranju hipertenzije.
Hipertenzija je najčešći riziko faktor u nastajanju koronarne bolesti i uopšte oštećenja ciljnih organa sem srca, mozga, bubrega i svih krvnih sudova. Povećan krvni pritisak se zato ne bez razloga zove „ubicom“ broj jedan u savremenom svetu. Naš predlog je da ne dozvolite da Vam prepišu lek, a da niste radili 24-satni Holter krvnog pritiska. Praćenje pacijenata lečenih od hipertenzije 24-satnim Holter-monitoringom je obavezno obzirom da značajan broj „dobro kontrolisanih“ pacijenata ima u suštini neregulisanu hipertenziju.
Po izveštaju JNC VII , 24-satno merenje krvnog pritiska je indikovano za evaluaciju hipertenzije „belog mantila“ u odsustvu oštećenja ciljnih organa, a korisno je i za procenu hipertenzije kod pacijenata kod kojih postoji rezistencija na antihipertenzivnu terapiju,povremeni hipertenzivni skokovi tkz.varijabilna hipertenzija. Provjerite Vaš krvni pritisak. Naučne studije pokazuju da se više od 40% ljudi sa hipertenzijom ne leči, a 2/3 se ne leči adekvatno. Zato je jasan podatak da u celini ne lečena ili ne adekvatno lečena arterijska hipertenzija postoji kao oboljenje sa najvećom smrtnošću.
Šta je Prostorni EKG- Vektorkardiogram?
Izražava električnu aktivnost srca i predsavlja se u vidu prostornih petlji u tri prostorne ravni horizontalnoj, frontalnoj i sagitalnoj putem vektora. Zavisno od veličine petlji, QRS, P, T te pravca i brzine kretanja vektora, dijagonalnog promjera QRS petlje, otvorenosti i položaja T-petlje može se prosuditi aproksimativno veličina leve komore, postojanje ishemije, stepena ishemije i akutnosti problema.
Može se precizno otkriti najranije od svih dosad raspoloživih metoda hipertrofija leve komore.
U 30% slučajeva otkriva ožiljne promene koje se ne mogu videti običnim linijskim EKG-om.
Otkriva i znake najranijeg intramiokardnog oštećenja krvnih sudova
Istraživanja su vršena u korelacijama sa koronarografijom. Potvrđeno je da se vektorkardiografijom može utvrditi opstrukcija koronarnog krvnog suda na nivou 30%.
Zato je njena praktična korist u kliničkoj praksi nepobitna. Nije sporno da je srodnost i bliskost između elektrokardiografije i vektorkardiografije očita. Njihove različite krivulje su izraz istog biološkog fenomena koji u sinoptičkom načinu promatranja traže svoju sretnu sintezu. Zato se one međusobno ne natječu nego nadopunjuju. Taj komplementarni odnos obogaćuje spoznaju srčanih promena povećavajući im određenost i jasnoću.
Vektorkardiografiju krasi trodimenzionalni način promatranja električnih zbivanja u srčanom mišiću. Tako doprinosi proširenju znanja iz elektrokardiografije u svetlu teorije vektora. Proširenje obima njezinih informacija je od velikog dijagnostičkog značaja.
- Odredite veličinu leve komore
2. Odredite da li imate smetnje intraventrikularnog sprovođenja /blokove grana, intrainfarktni blok grane…
3. Odredite dali ste imali INFARKT srca (lokaciju,obimnost,….)
4. Znake intramiokardog oštećenja krvnih sudova.
5. Odredite stepen ishemije.
6. Odredite akutnost ishemije (svježa, subakutna ili hronična…)
7. Promjena vektorkardiograma u srčanim manama.
Noćno merenje krvnog pritiska preciznije
Za najveći broj pacijenata sa hipertenzijom nephodno je nošenje holtera. Vrednosti iznad 120/70 mmHg, pokazuju da terapija nije dovoljna-
Svi pacijenti koji imaju hipertenziju trebalo bi osim dnevnih da izmere i noćne vrednosti krvnog pritiska. Na taj način će lekari imati bolji uvid u efikasnost terapije, a moći će i preciznije da utvrde koja vrsta hipertenzije je posredi. To se radi aparatom za ambulatorno merenje krvnog pritiska (holter), koji u određenim intervalima tokom 24 sata očitava i beleži dobijene vrednosti. Osim velike pomoći u dijagnostici i lečenju povišenog krvnog pritiska, holterom može blagovremeno da se otkrije i tzv. jutarnja hipertenzija, što može da utiče na smanjenje broja šlogova i srčanih udara koji se uglavnom dešavaju u ranim jutarnjim satima.
Procenjuje se da 20 do 30 odsto pacijenata koji imaju arterijsku hipertenziju ima problem sa noćnim pritiskom. Preporuka je da se ambulatorno izmeri pritisak svim pacijentima kojima se postavi dijagnoza hipertenzije, da bi se odredio njen stepen, kao i kod onih koji već uzimaju terapiju da bi se proverilo delovanje propisanog leka. Noćne vrednosti pritiska svakako bi trebalo da provere i trudnice u trećem trimestru koje imaju problem sa hipertenzijom, starije osobe i pacijenti koji imaju povećan kardiovaskularni rizik. To su pre svega dijabetičari, osobe koje imaju visok holesterol, metabolički sindrom, povećanu telesnu težinu, poremećaj srčanog ritma. Posebna grupa su pacijenti koji imaju slip apneu, odnosno poremećaj disanja tokom spavanja.
– Noćni pritisak trebalo bi da izmere i svi oni koji imaju maskiranu ili tzv. hipertenziju belog mantila, osobe koje imaju difunkciju autonomnog nervnog sistema, loše snove, često se noću bude, lupa im srce, osećaju glavobolju ili zujanje u ušima, i generalno ujutru ustaju umorni – . – Kandidati za holter su i pacijenti koji imaju tzv. rezistentnu hipertenziju koja ne može da se kontroliše lekovima i oni koji pate od ortostatske hipertenzije i gube svest iz čista mira.
Fiziološki, noću bi krvni pritisak trebalo da bude niži za 15 do 20 odsto u odnosu na dnevne vrednosti. Optimalno bi bilo kada bi holter noću tokom spavanja zabeležio pritisak ispod 115/65 mmHg. Normalna vrednost krvnog pritiska tokom noći je ispod 120/70 mmHg, a sve iznad 125/75 mmHg smatra se povišenim vrednostima.
Utvrđeno je da noćne vrednosti imaju veći prognostički značaj za pacijente i za oštećenje ciljanih organa nego dnevne.
Praktično se lečenje hipertenzije sada više vezuje za stanje noćnog pritiska, a prema dobijenim rezultatima pacijente razvrstavamo u četiri kategorije.
U prvoj su oni kojima se noću pritisak spusti za očekivanih 15 do 20 odsto i oni su tzv „diperi“.
U drugoj su „nondiperi“, odnosno pacijenti kojima noću pritisak ne pada dovoljno, samo do 10 odsto, što pokazuje da propisana terapija nije dovoljna i zahteva davanje večernjeg leka. Uglavnom su to starije osobe koje imaju prekomernu telesnu težinu, često imaju početne simptome bubrežne insuficijencije, abdominalni tip gojaznosti, dijabetes, ili već boluju od slip apnee.
U trećoj grupi su tzv. reverzni diperi odnosno pacijenti kod kojih noću uopšte ne pada pritisak, čak su vrednosti više nego tokom dana. Pacijent kada zaspi ulazi u košmarne snove i slip apneu, životno je veoma ugrožen, i ima veći rizik da dobije srčani ili moždani udar. Njima mora dobro da se odredi terapija i da se češće kontrolišu.
Četvrta grupa su ekstremni diperi kojima noću pritisak padne i više nego što bi trebalo. Njima ne treba davati večernje doze lekova. Ovi pacijenti su veoma ugroženi, a ako se ne leče adekvatno, imaju tri do četiri puta veći rizik od šloga.
Aparati za ambulatorno merenje pritiska istovremneo određuju i vitalnost i starost zida krvnog suda, što je bitan parametar i pokazatelj načina života svakog pacijenta. Osobe koje ne vode računa o ishrani, zanemaruju fizičku aktivnost, puše i preteruju sa alkoholom, često imaju starije krvne sudove u odnosu na godine života.
OBAVEZNO VOĐENJE DNEVNIKA .
APARAT za ambulatorno merenje pritiska nosi se 24 sata, i programira se tako da u zavisnosti od potreba očitava vrednosti svakih pet, 15 ili 30 minuta tokom dana, a noću je neophodno da se uradi najmanje sedam merenja. Aparat je mali, može da se zakači na kaiš, a oko nadlaktice se stavlja manžetna koja se tokom merenja napumpa do 160. podeljka. Dok nosi holter pacijent mora da vodi dnevnik aktivnosti, šta je u kom trenutku radio, kada je legao i ustao, kakva je bila noć, da li je osetio nekakvu tegobu…
AMBULATORNO MERENJE KRVNOG PRITISKA (AMP)
AMP predstavlja neinvazivnu metodu zasnovanu na mobilnom uređaju koji automatski registruje krvni pritisak u periodu od 24 do 48 časova u pravilnim vremeskim razmacima koji u toku dana iznose 15 – 20 minuta, a noću 30 – 60 minuta. U svakodnevnoj praksi se često koristi termin „Holter krvnog pritiska“
Prvi uređaj za ambulatorno merenje krvnog pritiska je uveden u upotrebu 1962. godine. Princip rada se zasnivao na mikrofonu postavljenom preko brahijalne arterije, manžetne koju je naduvavao pacijent i kasetofonu sa trakom koji je snimao pritisak u manžetni, EKG i Korotkofljeve tonove. Modifikovan i unapređen uređaj je koristio Sokolov i saradnici u studiji objavljenoj 1966. godine koje je pokazala povezanost oštećenja ciljnih organa i srednjih vrednosti krvnog pritiska merenog 24-časovnim monitoringom.
Današnji AMP uređaji su lagani, jednostavni za nošenje, tihi u radu, imaju mogućnost programiranja i povezivanja sa kompjuterima. Merenje krvnog pritiska kod ovih aparata se zasniva na jednom od tri principa:
- auskultacija sa beleženjem pojave i gubljenja Korotkofljevih tonova preko mikrofona plasiranog na arteriju ispod manžetne na naduvavanje,
- oscilometrijska metoda koja izračunava amplitudu oscilacija i pritisak u manžetni. Sistolni pritisak predstavlja pojavu oscilacija, dok je dijastolni ekvivalent njihovom slabljenju i potpunom gubljenju,
- volumetrijska oscilometrija koje radi na principu registrovanja pulsacija ispod manžetne.
Sva tri principa merenja pritiska se baziraju na različitim vaskularnim fenomenima promene oblika talasa arterijskog pritiska. Auskultatorni metod zavisi od protoka i može dati niže vrednosti sistolnog pritiska. Oscilometrijska metoda može dati lažno više vrednosti sistolnog pritiska.
Dom ydravlja Medicus Universalis Nestor koristi aparate koji zadovoljavaju standarde American Association for the Advancament of Medical Instrumentation (AAMI) . Skorašnja istraživanja su pokazala da oko dve trećine AMP aparata zadovoljava ove kriterijume i kao takvi su preporučeni za svakodnevnu potrebu.
Kod postavljanja aparata postoje principi koji moraju da budu ispoštovani, a koji se često previđaju u svakodnevnoj praksi. Nepohpodna je obuka kadra, redovno kalibrisanje aparata i servisiranje opreme.
Merenje krvnog pritiska treba izvoditi u toku normalnog radnog dana za bolesnika, pre nego u dane odmora i vikenda čime se postiže bolja predikcija oštećenja ciljnih organa. Po postavljanju aparata potrebno je izvršiti najmanje dva merenja krvnog pritiska sfingomanometrom i vrednosti uprediti sa onim dobijenim merenim AMP aparatom. Razlika ne bi trebalo da iznosi više od 5 mmHg. Svaki pacijent treba da dobije usmeno i pisano uputstvo o načinu merenja krvnog pritiska, uputstvo o vođenju dnevnika dnevnih aktivnosti, uzimanju terapije i vremenu sna. U toku merenja ruku držati u mirnom stavu i ne savijati je. Uputiti pacijenta da se bavi normalnim aktivnostima. Ne preporučuje se fizička aktivnost u vidu vežbanja i vožnja.
Od pacijenta tražiti podatke o načinu ishrane, neobičnim događajima, dužini i kvalitetu sna. Kod neregularnog srčanog ritma (npr. atrijalna fibrilacija), tremora, artefakata nastalih prilikom pokreta ili kod slabog pulsa rezultati merenja mogu da budu nepouzdani. Većina aparata je programirana da ponovi merenje ukoliko je registrovana greška. Opšti je stav da je za analizu 24-časovnog AMP neophodno preko 85 % validnih merenja i da proporcija validnih vrednosti bude slična za dnevnu i noćnu fazu. Ukoliko je u toku merenja izmeren mali broj validnih merenja potrebno je ponoviti merenja.
Komplikacije prilikom merenja pritiska su retke i blage. Mogu da se jave petehije i modrice po koži ispod manžetne kao i problemi sa snom zbog noćnih merenja.
Rezultate merenja dobijenih 24-časovnim AMP treba uvek interpretirati imajući u vidu podatke dobijene iz dnevnika aktivnosti i sna koji je bolesnik vodio tokom snimanja.
Danas postoje brojna istraživanja o razlikama u vrednostima krvnog pritiska u dnevnoj i noćnoj fazi. Prosečan pad krvnog pritiska u toku noći iznosi oko 15 % i javlja se i kod normotenzivnih i kod hipertenzivnih osoba. U odnosu na ovu karakteristiku svi pacijenti kod kojih se krvni pritisak meri AMP monitoringom su podeljeni u dve grupe. Prvu grupu čine oni kod kojih postoji razlika u dnevnim i noćnim vrednostima veća od 10 % i oni su označeni kao „dippers“. Drugu grupu čine pacijenti kod kojih ova razlika ne postoji ili je manja od 10 % i oni su označeni kao „non-dippers“. Razlog ovome još nije otkriven. U svakom slučaju, bez obzira na stepen hipertenzije, sam „non-dipping“ fenomen predstavlja značajan faktor rizika za razvoj kardiovaskularnih komplikacija. Srčani i cerebrovaskularni događaji imaju najveću učestalost u ranim jutarnjim časovima zbog mogućeg skoka krvnog pritiska, povećane agregabilnosti trombocita, aktivacije simpatikusa i smanjene fibrinolitičke aktivnosti. Dok su neki istraživači mišljenja da prosečne vrednosti u toku noći imaju bolju prediktivnu vrednost nego one izmerene u toku dnvne faze, drugi daju prednost prosečnim dnevnim vrednostima. Opšti zaključak je da i dalje postoji prednost noćnih merenja u odnosu na dnevna u predikciji kardiovaskularnog rizika. Praktični problem je u tome što je teško jasno razdvojiti bolesnike označene kao „non-dippers“ od onih koji su „non-sleepers“ bez monitoringa moždane aktivnosti.
U ispitivanju efikasnosti antihipertenziva koji imaju 24-časovno dejstvo zahtev američke FDA je da sve studije moraju da budu potkrepljene 24-časovnim AMP monitoringom. Međutim, i dalje ostaje nejasno definisano koja komponenta monitoringa ima bolju prognostičku vrednost (24-časovni prosek, dnevni prosek, noćni prosek, dnevno-noćna razlika ili varijacije u krvnom pritisku).
Indikacije za 24-časovni AMP monitoring su:
- sumnja na „hipertenziju belog mantila“ kod novootkrivenih hipertenzija bez dokaza o oštećenju ciljnih organa,
- kod bolesnika sa graničnom ili labilnom hipertenzijom,
- kod bolesnika kod kojih postoje velike razlike u rezultatima merenja krvnog pritiska kod kuće i u ordinaciji (maskirana hipertenzija),
- kod rezistentne hipertenzije, uprkos redovnom uzimanju terapije,
- kod oštećenja ciljnih organa i njihovom pogoršanju uprkos dobro kontrolisanoj hipertenziji merenoj u ambulantnim uslovima,
- kod bolesnika kod kojih se zahteva rigorozna regulacija krvnog pritiska zbog povećanog kardiovaskularnog rizika (dijabetes, prethodni moždani udar),
- kod hipertenzije u trudnoći (sumnja na preeklampsiju i predviđanje toka hipertenzije),
- kod sumnje na paroksizme hipertenzije (feohromocitom),
- kod odluke od antihipertenzivnoj terapiji kod starijih bolesnika,
- kod evaluacije efekta terapije (sprečavanje naglih jutarnjih skokova pritiska),
- kod sumnje na sinkopu ili ortostatsku hipotenziju (disfunkcija autonomnog nervnog sistema),
- kod dijagnostike „non- dipping“ fenomena.
Postoje brojni dokazi da lečenje hipertenzije na osnovu rezultata merenja krvnog pritiska AMP monitoringom i postizanje ciljnih vrednosti krvnog pritiska zahteva manji broj i dozu lekova u odnosu na lečenje bazirano na osnovu rezultata merenja u ambulantnim uslovima.
Koje vrednosti se smatraju normalnim, a koje povišenim na osnovu merenja AMP monitoringom predstavlja mesto neslaganja među stručnjacima. Predlog je da se povišene vrednosti smatraju sledeće:
- srednja vrednost za 24 časa iznad 130/80 mmHg,
- srednja vrednost u toku dnevne faze iznad 135/85 mmHg,
- srednja vrednost u toku noćne faze (san) iznad 120/70 mmHg.
Krvni pritisak meren AMP monitoringom je obično za nekoliko milimetara živinog stuba niži od klinički merenog. Vrednosti klinički merenog pritiska od 140/90 mmHg odgovaraju prosečnim vrednostima za 24-časovni period od 125-130/80 mmHg, dok su odgovarajuće prosečne dnevne i noćne vrednosti 130-135/85, odonosno 120/70 mmHg. Ove vrednosti mogu da se posmatraju kao granične vrednosti za ambulatorni pritisak u dijagnozi hipertenzije.
Iako, samomerenje krvnog pritiska kod kuće ne pruža toliko informacija koje mogu da se dobiju 24-časovnim AMP monitoringom, ono može da bude od značajne koristi. Pre svega ova metoda je jeftina, lako izvodljiva, poboljšava pacijentovu saradnju tokom lečenja i daje podatke tokom različitih dana u svakodnevnom okruženju. Normalne vrednosti krvnog pritiska merene AMP monitoringom su niže od vrednosti koje se dobijaju merenjem kod kuće.
| Sistolni pritisak (ummHg) |
Dijastolni pritisak (ummHg) |
|
| Ambulantni ili klinički | 140 | 90 |
| 24-časovni AMP monitoring | 125-130 | 80 |
| Dnevni | 130-135 | 85 |
| Noćni | 120 | 70 |
| Kućni | 130-135 | 85 |
Opterećenje krvnim pritiskom se definiše procentom izmerenih vrednosti sistolnog pritiska iznad 135 mmHg i dijastolnog pritiska iznad 85 mmHg u toku dnevne faze i iznad 120 mmHg za sistolni i iznad 70 mmHg za dijastolni pritisak u toku noći. Kod mlađih osoba normalan procenat sistolnog opterećenja iznosi oko 9%, a kod straijih i do 25 %. Sa druge strane procenat dijastolnog opterećenja se kreće od 3 do 4 % i ne zavisi od životnog doba.
Dijagnostika i lečenje hipertenzije se u najvećem broju slučajeva započinje i završava u lekarskoj ordinaciji merenjem krvnog pritiska na klasičan način. AMP monitoring krvnog pritiska sve više preporučuje u svakodnevnoj kliničkoj praksi i u svim slučajevima kada je to izvodljivo. Ovaj način merenja je mnogo više povezan sa oštećenjem ciljnih organa izazvanih hipertenzijom i njegovim promenama koje se postižu lečenjem, nego klinički meren pritisak. Podaci dobijeni na ovaj način imaju veću prognostičku vrednost u proceni kardiovaskularnog rizika u odnosu na klasično meren krvni pritisak u ordinaciji kako u opštoj populaciji, tako i kod lečenih i nelečenih osoba sa hipertenzijom. AMP monitoring krvnog pritika daje preciznije podatke u smanjenju krvnog pritiska koje se postiže lečenjem zbog veće repoduktibilnosti tokom vremena kao i zbog odsustva placebo efekta i zanemarljivog efekta „belog mantila“, povećava mogućnost otkrivanja „maskirane hipertenzije“ i daje podatke o noćnom padu pritiska. I na kraju, u najnovijem vodiču za lečenje primarne hipertenzije UK National Clinical Guideline Centre (NCGC) obajvljenom u maju 2011. godine AMP monitoring krvnog pritiska se preporučuje za rutinsku upotrebu u cilju postavljanja dijagnoze arterijske hipertenzije.